التخطيط الكهربائي العضلي
يقيس التخطيط الكهربائي العضلي (Electromyography-EMG ) مدى استجابة العضلات للسيالات العصبية الواصلة إليها، مما يساعد في تشخيص العديد من الأمراض العصبية والعضلية. المزيد من التفاصيل عن هذا الإجراء في المقال التالي.
تعريف التخطيط الكهربائي العضلي
هو أحد الاختبارات التشخيصية المستخدمة لتشخيص اضطرابات عمل الأعصاب والعضلات، ويُدعى اختصارًا اختبار EMG اختبار يمكن أيضًا بواسطة هذا الاختبار تحديد الموقع الدقيق للإصابة العصبية أو العضلية، ومعرفة فيما إذا كانت قابلةً للعلاج والإصلاح أم لا. عادةً ما يقوم أخصائي الأعصاب بالاختبار أو الطبيب الفيزيائي المتمرّس في هذا المجال. يستغرق الاختبار عادةً من 30 إلى 90 دقيقةً؛ تبعًا لحالة المريض ومدى استجابة عضلاته، دون أن يتسبب بأيّ ألمٍ؛ باستثناء شعور المريض ببعض الإزعاج أحيانًا. لهذا الاختبار نوعان:
- دراسة توصيليّة الأعصاب (Nerve conduction study): تُحفّز الأعصاب في نقاطٍ مختلفةٍ بواسطة صدماتٍ كهربائيةٍ صغيرةٍ بحيث يمكن قياس وظيفتها.
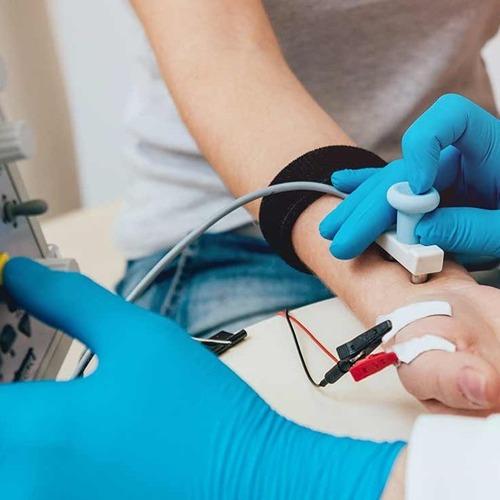
- اختبار التخطيط الكهربائي العضلي بالإبرة الرفيعة(Needle exam for muscle testing): يتم في هذا الاختبار إدخال إبرٍ دقيقةٍ جدًا في العضلات بهدف قياس الإشارات الكهربائية الناتجة عن العضلات أثناء تقلصها وتمددها (وهو ما يركّز عليه هذا المقال).
كيفية تحضير المريض قبل الاختبار
- بالنسبة للطعام والأدوية: لا يوجد -عادةً- أيّ محاذيرَ خاصة فيما يتعلّق بالطعام أو الأدوية قبل إجراء الفحص، ولكن لا مانع من سؤال الطبيب قبل إجراء الاختبار خاصّةً إذا كنت تتناول أدويةً عصبيةً مثل مستينون (pyridostigmine).
- بالنسبة للاستحمام: من المفضّل الاستحمام قبل إجراء الاختبار بوقتٍ قصيرٍ بهدف إزالة طبقة الزيوت والأوساخ عن الجلد، وبالتالي تحسين نوعية الإشارة الملتقطة من المسرى عبر الجلد.
- بعض الحالات الخاصة: من المهم أن يعرف أخصائي الأعصاب الخاص بك أو الطبيب الذي سيقوم بإجراء التخطيط الكهربائي العضلي إذا كان في جسمك ناظم خطى قلبي pacemaker أو أي جهازٍ كهربائيٍّ آخر، إذا كنت تتناول أية أدويةٍ خافضةٍ للضغط، أو إذا كنت مصابًا بمرض الناعور hemophilia (وهو اضطرابٌ في تخثر الدم يعاني فيه المريض من النزف لفترةٍ طويلةٍ إثر أي إصابةٍ أو إجراءٍ مهما كان بسيطًا).
كيفية إجراء التخطيط الكهربائي العضلي
يُدخل الطبيب الأخصائي إبرًا رفيعةً جدًا عبر الجلد إلى العضلات بحيث تشكل هذه الإبر الأقطاب التي ستقيس مدى الاستجابة العضلية-العصبية. يُطلب من المريض تحريك العضلة (كثني الذراع مثلاً) فيقوم الجهاز بالتقاط استجابة العضلة للحركة، ويترجمها على شكل موجاتٍ تظهر على شاشةٍ موصولةٍ بالجهاز، كما يمكن سماع هذه الموجات عبر مكبّر الصوت المُرفَق. عادةً ما يُجرى دراسة التوصيل العصبي (NCS) في الوقت نفسه مع اختبار EMG للمساعدة في الوصول إلى تشخيصٍ دقيقٍ للمشكلة.
كيفية قراءة نتائج اختبار EMG
النتيجة الطبيعية هي عندما تكون الفعالية الكهربائية للعضلات بالحدود الدنيا عند الراحة، ثم تبدأ الفعالية الكهربائية بالظهور مع بدء الحركة بحيث تكون شدتها المسجّلة متناسبةً مع شدة الجهد الذي تبذله العضلة، أما النتائج غير الطبيعية التي يظهرها اختبار EMG ، أو الاستجابة المرضيّة للعضلة، يمكن أن تعني عدة أمراضٍ من ضمنها:
- الاعتلال العصبي الكحولي الناتج عن تناول كمياتٍ كبيرةٍ من الكحول.
- التصلّب الجانبي الضموري ALS؛ وهو مرض الخلايا العصبية المسؤولة عن تحريك عضلات الجسم والموجودة في الدماغ والنخاع الشوكي.
- اعتلالات الأعصاب المختلفة واعتلالات جذور الأعصاب.
- عرق النَّسا Sciatica: هو الاسم الذي يطلق على جميع آلام العصب الوركي.
- أمراض العضلات المختلفة، والضمور العضلي.
- مرض الوهن العضلي الوخيم Myasthenia gravis: هو اضطرابٌ مناعيٌّ ذاتيٌّ يحدث فيه ضعفٌ وضمورٌ مترقي لعضلات الجسم كافة.
- الشلل الدوري الدرقي (ضعف العضلات من مستويات عالية من هرمون الغدة الدرقية)
- متلازمة نفق الرّسغ.
- انضغاط الأعصاب.
الآثار الجانبية لـ الاختبار
يعد هذا الإجراء من الاختبارات الآمنة نوعًا ما والجيّدة التحمّل من قبل معظم الناس، لكن لا يخلو الأمر من بعض الآثار الجانبية البسيطة التي يمكن أن تسبب الإزعاج للمريض؛ فوخزة الإبرة يمكن أن تسبب كدمةً صغيرةً لدى بعض المرضى الذين يعانون من اضطراباتٍ في تخثر الدم، كما يمكن أن تسبب هذه الوخزة بعض الألم ليومٍ أو يومين بعد التخطيط الكهربائي العضلي. من غير الشائع أن يحدث الإنتان مكان دخول الإبرة إلا إذا كانت مناعة المريض ضعيفةً جدًا، كما أنه من الممكن أن يعود الشخص إلى فعاليته بسرعةٍ ولا يوجد أي محدداتٍ للنشاط.
