ما هي مكونات الدم التي تساعد على التخثر
مكونات الدم
تغلب البلازما على تركيب الدم، والخلايا المسؤولة عن حمل الغازات هي الكريات الحمراء، أما المسؤولة عن الحصانة والدفاع فهي الكريات البيضاء، والصفائح الدموية هي المسؤولة عن تجلط الدم أو التخثر وهناك عواملٌ أخرى ضروريةٌ للتخثر يتم إنتاج معظمها في الكبد وإطلاقها بشكلٍ غير نشطٍ لتدور مع مكونات الدم الأخرى في الأوعية الدموية عبر أنحاء الجسم المختلفة.
الصفائح الدموية وعوامل التخثر
الصفائح الدموية هي خلايا غير نووية تدور مع مكونات الدم في شكلٍ غير نشطٍ حتى تصل إلى موقع الجرح حيث تقوم بإطلاق محتوياتها. يوجد ما بين 150 إلى 400000 صفيحة دموية في كل ملليمتر مكعب من الدم. وكل صفيحةٍ على شكل قرصٍ ويبلغ قطرها 2-4 ميكرون. تعمل محتويات الصفيحة الواحدة بعد إطلاقها على تنشيط الصفائح الدموية الأخرى وتتفاعل أيضًا مع عوامل التخثر الأخرى والتي يصل عددها لأكثر من عشرة عواملٍ وهي:
- العامل الأول يدعى بـ Fibrinogen factor عامل الفيبرينوجين (مولد فيبرين) هو بروتينٌ بلازميٌّ يفرز من الكبد، قلّة الفيبرينوجين يُسبب مرضًا يدعى "نقص مولد الليفين الوراثي".
- العامل الثاني يدعى بـ Prothrombin factor عامل البروثرمبين: هو أنزيمٌ غير فعالٍ يعتمد على فيتامين k يتولد في بلازما الدم، قلّته تسبب مرضًا يُدعى عوز البروثرومبين.
- العامل الثالث يدعى بـ Tissue Thromboplastin العامل النسيجي "الثرمبوبلاستين": وهو يُشتق من عدة مصادرٍ في الجسم، كالدماغ والرئتين، وهو ضروريٌّ لتشكل البروثرومبين العرضي.
- العامل الرابع و هو ++Ca (الكالسيوم): يسهل ارتباط عوامل التخثر مع الدهون الفوسفورية.
- العامل الخامس يدعى بـ Labile factor: وقد يسمى أحيانًا بطليعة الأكسيليرين، وهو لا ينشط بشكلٍ إنزيميٍّ، لكنه ينشط كعاملٍ مساعدٍ وظيفيًّا.
- العامل السابع يدعى بـ Stable factor العامل الثابت أو Proconvertin: مدة حياته في البلازما 5 ساعات. المرض الناتج عن نقصه عوز العامل السابع، ومهمته تنشيط العاملين التاسع والعاشر.
- العامل الثامن، ويدعى العامل المكافح لهيموفيليا الدم: المسؤول عن تصنيعه وترميزه هو الجين F8، ووجود الطفرات في هذا الجين يعني إصابة الشخص بالهيموفيليا A.
- العامل التاسع يدعى عامل كرسماس Christmas factor: بروتينٌ هامٌ ضروريٌّ لتكون البروثرومبين المنشط، ونقصه يعود إلى خللٍ وراثيٍّ، ويسبب الإصابة بالهيموفيليا (الناعور) من النمط B.
- العامل العاشر يدعى عامل سيتوارت برور: يُصنع في الكبد بوجود فيتامين K، مدة حياته في البلازما 24ساعةً. المرض الناتج عن نقصهِ عوز العامل العاشر، وهو ينشط تشكل معقد البروثرومبين مع العامل الخاس.
- العامل الحادي عشر يدعى بـ (عامل الهيموفيليا من النمط C): أنزيمٌ ضروريٌّ في تشكل البروثرومبين وينتجه الكبد، مدة حياته في البلازما 45 ساعة، المرض الناتج عن عوزهِ: الناعور C أو عوز العامل الحادي عشر.
- العامل الثاني عشر يدعىHageman factor أو عامل هاجمان: بروتينٌ يوجد في البلازما، وهو مولد أنزيم غير نشطٍ، ولا يعتقد أن له أهميةٌ حيويةٌ كبيرةٌ في الجسم، لكنه يستخدم في المخابر لبدء العملية.
- العامل الثالث عشر يدعى بالعامل المثبت لليفايبرين: وهو أنزيمٌ يحافظ على توازن مكونات الدم ويمنعها من التجلط، ويعمل مع الكالسيوم على تحويل الثرومبين إلى شكله النشط
- العامل الرابع عشر أو بروتين C أو أوتوبروثرومبين: وتتوقف وظيفته على الكيفية التي ينشط بها.
- العاملHMWK يدعى بـ High molecular weight kallikrein Factor: أو عامل فيتزجرالد. هو عاملٌ مساعدٌ.
وتُقسم عوامل التخثر إلى:
- عوامل فيبرونوجين Fibrinogen: وهي العوامل 1 و5 و 8 و 13 وتستهلك في عملية التخثر، ولا تحتاج إلى فيتامين K، وتتواجد في البلازما بشكلٍ ذائبٍ.
- عوامل البروثرومبين Prothrombin: وهي العوامل 2 و 7 و 9 و 10 لا تستهلك في عملية التخثر وتحتاج إلى فيتامين K.
- عوامل التلامس Contact: وهي العوامل 11 و12 وPK و HMWK لا تستهلك في عملية التخثر ولا تحتاج فيتامين تتواجد في البلازما.
تحوّل عوامل التخثر هذه الفيبرينوجين، وهو بروتينٌ قابل للذوبان في الماء موجودٌ في مصل الدم إلى ليفين (بروتين غير قابل للذوبان في الماء)، مما يسبب تجلط الدم.
التخثر الدموي Hemostasis
آليات منع النزيف (أي آليات إرقاء الدم) ضروريةٌ للحفاظ على نظام الدورة الدموية مغلقًا. والإرقاء الطبيعي هو مسؤولية نظام معقد مكوّن من ثلاثة مكوناتٍ: خلايا الدم (الصفائح الدموية)، بطانية الأوعية أو بالأحرى الخلايا البطانية، وبروتينات الدم (بروتينات التخثر).
تبطن الخلايا البطانية جدار الوعاء الدموي وتمنع الدم من التخثر على جدار الوعاء في الظروف العادية. وتنتشر بروتينات تخثر الدم في بلازما الدم بشكلٍ غير نشطٍ، وتستعد للمشاركة في تخثر الدم عند إصابة الأنسجة. تقوم بروتينات تخثر الدم بتوليد الثرومبين، وهو إنزيمٌ يحوِّل مادة الفيبرين إلى ليفين، مكوّنةً جلطة الفيبرين.
تفعيل العوامل الثلاثة السابقة أمرٌ هامٌ لحدوث عملية التخثر وبالنهاية تشكل الخثرة.
ما هي الجلطة الدموية
الجلطة الدموية عبارةٌ عن كتلةٍ من خلايا الدم وعناصره التي تتشكل لوقف النزيف الذي يحدث عند إصابة وعاء دموي. عندما يحدث خرق بالأوعية الدموية، تصبح الصفائح الدموية في الدم لزجةً وتتجمع معًا في مكان الإصابة. وتبدأ عندها في تكوين كتلةٍ لوقف تدفق الدم.
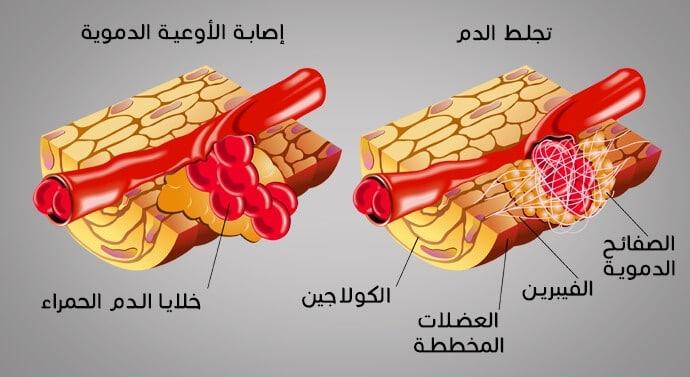
الأوعية الدموية التي تشكل الجهاز الدوراني تشمل الشرايين والأوردة المتصلة بالشعيرات الدموية (الأصغر بين جميع الأوعية الدموية). عادةً لا تميل خلايا الدم، بما في ذلك الكريات الحمراء والصفائح الدموية، إلى الالتصاق ببعضها البعض أو ببطانة الأوعية الدموية، ومع ذلك، فإن إصابةً خفيفةً جدًا لا يمكن أن تمزق الوعاء الدموي، قد تؤدي إلى حدوث رد فعلٍ مرقئ يجعل خلايا الدم تلتصق ببعضها البعض. بعد إصابة الأنسجة البسيطة، قد يحدث تقلصٌ جزئيٌّ للأوعية الدموية وتلتصق الصفائح الدموية في طبقاتٍ متتاليةٍ عند نقطة الإصابة، ويتم تشكيل كتلة الصفائح الدموية التي تنمو إلى حجومٍ معتبرةٍ.
إذا تم قطع الوعاء بحيث يفلت الدم، يحدث تقلصٌ وتضييقٌ فوريٌ للأوعية، ثمّ تلتصق كتلة من الصفائح الدموية المنشّطة بموقع الإصابة وتشكل سدادةً من الصفائح التي توقف تدفق الدم خارج الوعاء. تخضع الصفائح لتغييرٍ كيميائيٍّ ومورفولوجي ناتج عن تنشيطها وذلك بفعل المحتويات الحبيبة للصفائح الدموية والتي تطلقها في الدم. بين الصفائح الدموية تتطور حزم من ألياف الفيبرين (تحدث هذه التغييرات بالقرب من الكولاجين التالف) وهو الموجود في النسيج الضام الذي تستند عليه الخلايا البطانية. في وقتٍ لاحق، يحدث الشفاء الطبيعي للجرح وتتحول الصفائح الدموية بعد ذلك إلى كتلةٍ غير متبلورةٍ وبعد عدة أيامٍ يتم إذابة الفيبرين نفسه (انحلال الفيبرين) بواسطة إنزيم البلازمين، ويتم استبدال جلطة الفيبرين بإطارٍ دائمٍ من أنسجةٍ ندبةٍ تتضمن الكولاجين، وبالتالي يكون الشفاء كاملًا.
يمكن تلخيص عملية الارقاء كاستجابة للأضرار التي لحقت بالبطانة الوعائية في أربع مراحلٍ:
الأدوية والجلطات الدموية
العلاقة بين الأدوية وقدرة الجسم على السيطرة على النزف معقدة. وتُعدّ قدرة الجسم على تكوين جلطاتٍ دمويةٍ أمرًا ضروريًا للإرقاء، لكن الإفراط في التخثر يزيد من خطر الإصابة بنوبة قلبية أو سكتةٍ دماغيةٍ أو انسدادٍ رئوي. تؤثر العديد من الأدوية، سواءً عن قصدٍ أو عن غير قصدٍ، على قدرة الجسم على تكوين جلطاتٍ دمويةٍ.
بعض الأشخاص معرضون لخطر تكوين جلطات دموية ويتم إعطاؤهم عقاقير لتقليل هذا الخطر، أي يتم إعطاء الأدوية التي تقلل من التصاق الصفائح الدموية بحيث لا تتجمع معًا لمنع انسداد الأوعية الدموية. أمثلة عن العقاقير التي تتداخل مع نشاط الصفائح الدموية: Aspirin، Ticlopidine، Clopidogrel، Prasugrel، Abciximab.
على الرغم من أن مضادات التخثر غالبًا ما تسمى "مميعات الدم"، إلا أنها لا تسيّل الدم فعلًا. مضادات التخثر شائعة الاستخدام هي الوارفارين، التي تعطى عن طريق الفم، والهيبارين، الذي يُعطى عن طريق الحقن. يجب أن يكون الأشخاص الذين يتناولون هذه الأدوية تحت إشرافٍ طبيٍّ دقيقٍ.
يراقب الأطباء تأثيرات بعض هذه الأدوية عن طريق اختبارات الدم التي تقيس الوقت الذي يستغرقه تشكيل الجلطة، ويقومون بضبط الجرعة على أساس نتائج الاختبار. جرعات منخفضة للغاية قد لا تمنع الجلطات، في حين أن الجرعات الكبيرة قد تسبب نزيفًا حادًا. لا يتطلب الهيبارين منخفض الوزن الجزيئي الكثير من الإشراف.
تُستخدم أحيانًا العقاقير التخثريّة، والتي تشمل منشطات الستربتوكيناز والبلازمينوجين، لعلاج النوبات القلبية والسكتات الدماغية الناجمة عن جلطات الدم، هذه الأدوية قد تُنقذ الأرواح، لكنها قد تعرض الشخص لخطر النزيف الحاد. في بعض الأحيان يكون للهيبارين تأثير تنشيطٍ غير مقصودٍ ومتناقضٍ على الصفائح الدموية، مما يزيد من خطر التجلط (نقص الصفيحات الناجم عن الهيبارين).
يمكن أن يكون للإستروجين وحده- أو لموانع الحمل الفموية- تأثير غير مقصودٍ في التسبب في تكوين جلطةٍ مفرطةٍ. بعض العقاقير المستخدمة لعلاج السرطان (أدوية العلاج الكيميائي)، مثل الأسباراجيناز، يمكن أن تزيد أيضًا من خطر التجلط.